膝关节是人体最大、最复杂的关节。它每天承受着巨大的力量,支撑我们行走、奔跑、上下楼梯——却也是最容易受伤的关节之一。全球约有 6.54 亿 40 岁以上的人患有膝骨关节炎1,每年约有 20 万 例前交叉韧带(ACL)撕裂发生在美国2。
这篇文章从解剖结构出发,讲清楚膝关节如何工作、运动中承受多大压力、如何日常养护,以及受伤后的应对建议。所有信息来源均为专业医疗机构和同行评审的科研文献。
一、膝关节的解剖结构
1.1 骨骼
- 股骨(大腿骨):人体最大的骨骼。其远端有内侧髁和外侧髁,与胫骨形成关节面。前方的股骨沟(滑车)允许髌骨在运动中滑动。
- 胫骨(小腿骨):两根小腿骨中较大的一根。其近端的内外侧平台(胫骨平台)接收股骨髁。
- 髌骨(膝盖骨):人体最大的籽骨。位于股骨前方的凹槽中,保护关节前表面,并将股四头肌的机械杠杆效率提高约 50%。
- 腓骨:严格来说不属于膝关节,但作为外侧副韧带(LCL)和股二头肌腱的附着点。
这些骨骼形成两个关节面:胫股关节(股骨-胫骨)和髌股关节(髌骨-股骨)。
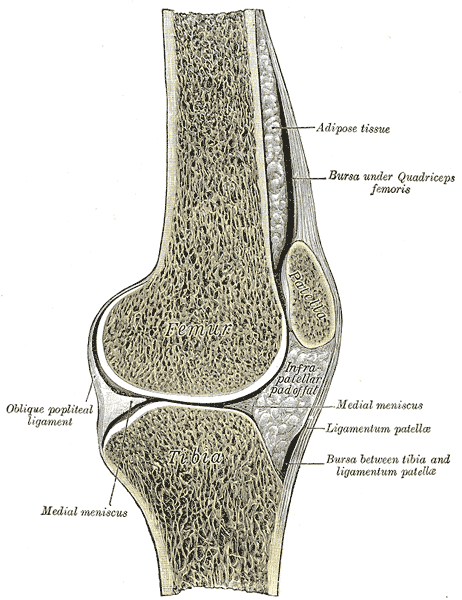
1.2 软骨
关节(透明)软骨覆盖在股骨末端、胫骨顶部和髌骨背面,厚度约 1–6 mm,提供光滑、低摩擦的表面。软骨没有血管——它通过运动中的压缩和释放循环获取营养:受压时排出废物,压力释放时吸收养分5。
**半月板(纤维软骨)**是两个 C 形的楔状结构,位于股骨和胫骨之间:
- 内侧半月板:较大,活动度较小,更容易受伤。
- 外侧半月板:较小,较圆,活动度较大。
半月板的作用是吸收冲击、分散载荷、加深胫骨平台使其与股骨髁更匹配、增强关节稳定性,并允许少量旋转。
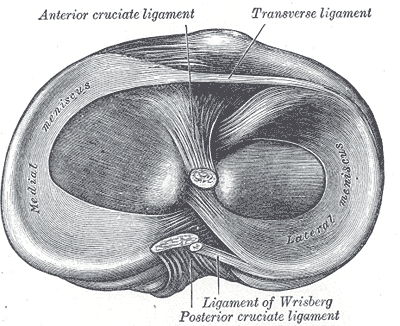
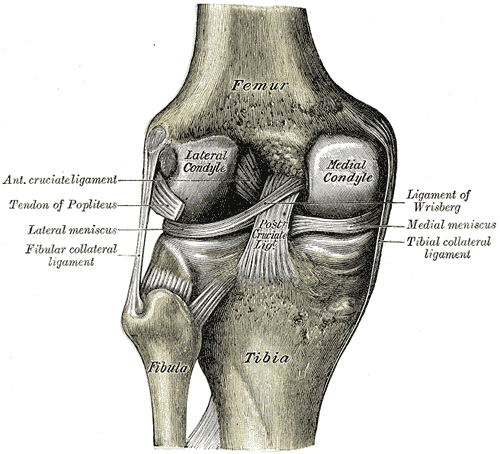
1.3 韧带
| 韧带 | 位置 | 主要功能 |
|---|---|---|
| ACL(前交叉韧带) | 关节内,膝中心 | 防止胫骨前移和膝过伸。最常受伤的膝韧带 |
| PCL(后交叉韧带) | 关节内,与 ACL 交叉 | 防止胫骨后移和过度弯曲。比 ACL 更强 |
| MCL(内侧副韧带) | 内侧 | 抵抗内翻应力;连接股骨和胫骨 |
| LCL(外侧副韧带) | 外侧 | 抵抗外翻应力;连接股骨和腓骨 |
ACL 和 PCL 在关节内交叉成 “X” 形,控制前后运动和旋转稳定性。MCL 和 LCL 位于关节囊外,控制侧向稳定性。
1.4 肌腱
- 股四头肌腱:连接大腿前方四块肌肉到髌骨上极。
- 髌腱:连接髌骨下极到胫骨粗隆。
这两条肌腱构成膝关节的伸展机制——它们将股四头肌产生的力量传递到小腿,使膝关节伸直。
1.5 滑膜和关节囊
膝关节是滑膜关节——整个关节被纤维囊包裹,内衬滑膜。滑膜产生滑液,这种粘稠的润滑剂能减少关节面摩擦、为无血管的关节软骨提供营养、并起到缓冲作用3。
1.6 滑囊
膝关节含有约 14 个滑囊(充满液体的小囊,减少组织间摩擦),其中四个与关节腔直接相通。主要包括髌上滑囊、髌前滑囊、髌下滑囊和鹅足滑囊等4。
二、膝关节如何工作
2.1 运动范围
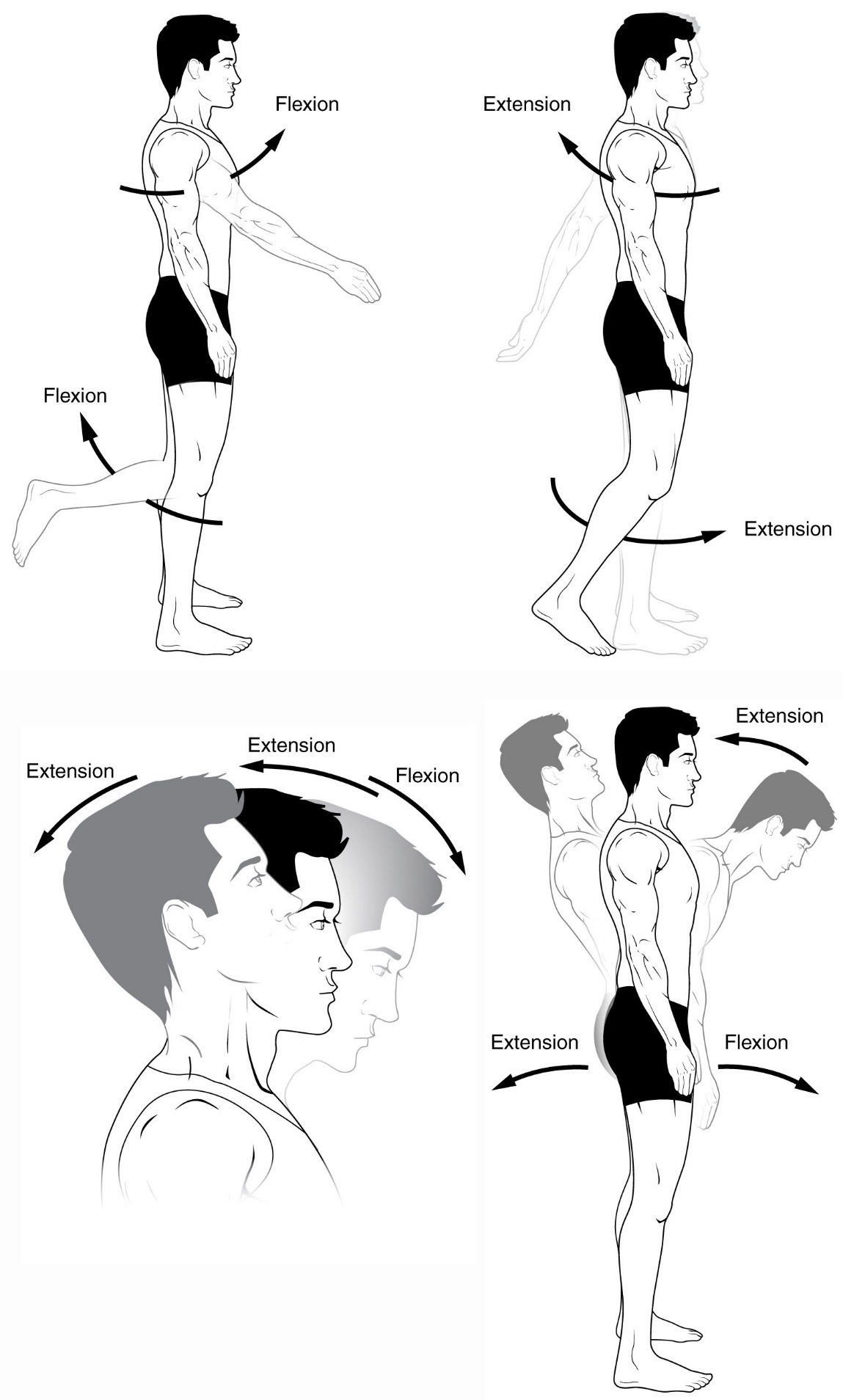
| 运动 | 范围 |
|---|---|
| 伸展 | 0°(完全伸直)至轻微过伸(~5–10°) |
| 屈曲 | 0° 至 ~150°(小腿贴近大腿后侧) |
| 内旋 | ~10°(仅在屈曲时) |
| 外旋 | ~30°(仅在屈曲时) |
旋转只在膝关节弯曲时才可能。在完全伸直时,膝关节通过"螺旋归位机制"(screw-home mechanism)锁定,提供最大的承重稳定性。
不同活动所需的屈曲角度:
| 活动 | 屈曲角度 |
|---|---|
| 行走 | 53–75° |
| 跑步 | 60–115°(随速度增加) |
| 上楼梯 | 78–94° |
| 下楼梯 | 76–90° |
| 从坐到站 | 60–87° |
2.2 负重力学
内侧隔室承受 60–80% 的总载荷(约 70% 的关节力通过内侧隔室传导)。这种不均匀的载荷分布解释了为什么骨关节炎在内侧隔室的发生率是外侧的四倍8。
三、运动中的膝关节压力
理解膝关节在不同活动中承受的力量,对保护膝盖至关重要。以下数据来自两个主要来源:D’Lima 等人(2012)使用植入式传感器进行的体内测量9,以及 Zhang 等人(2020)的系统综述8。
3.1 胫股关节接触力
| 活动 | 力量(x 体重) | 来源 |
|---|---|---|
| 固定自行车 | 1.0–1.5 | D’Lima 2012 |
| 平地行走 | 2.5–2.8 | D’Lima 2012 |
| 椭圆机 | 2.2–2.3 | D’Lima 2012 |
| 腿举 | 2.8 | D’Lima 2012 |
| 上楼梯 | 2.9–3.0 | D’Lima 2012 |
| 下楼梯 | 3.2–3.5 | D’Lima 2012 |
| 慢跑(8 km/h) | 4.2 | D’Lima 2012 |
| 网球(发球) | 4.2–4.3 | D’Lima 2012 |
| 跑步(综合估计) | 7–12 | Zhang 2020 |
一个 70 公斤的人在跑步时,膝关节承受的力量可达 490–840 公斤。
3.2 髌股关节反作用力
Song 等人(2023)在 American Journal of Sports Medicine 上发表了迄今最全面的髌股关节载荷研究,涵盖 35 种活动10:
| 活动 | 髌股关节力(x 体重) |
|---|---|
| 行走 | 0.6 |
| 低台阶上(10 cm) | 1.7 |
| 双腿深蹲(60°) | 2.5 |
| 上楼梯 | 3.2 |
| 高台阶上(20 cm) | 3.6 |
| 单腿深蹲(60°) | 4.4 |
| 全深蹲 | 4.5 |
| 弓步 | 5.1 |
| 跑步 | 5.4 |
| 单腿全深蹲 | 6.9 |
| 跑步急停变向 | 7.1 |
| 单腿下斜蹲 | 8.2 |
3.3 跳跃中的力量
Cleather 等人(2013)测量了跳跃和推举中的膝关节力11:
| 动作 | 胫股关节力(x 体重) | 髌股关节力(x 体重) |
|---|---|---|
| 跳跃起跳 | 6.9 | 4.2 |
| 跳跃落地 | 7.6 | 3.6 |
| 推举驱动 | 9.0 | 4.6 |
3.4 不同活动中受压最大的结构
| 活动 | 主要受压结构 |
|---|---|
| 行走 | 关节软骨(内侧隔室承担 ~70% 载荷)、半月板 |
| 跑步 | 髌股关节、关节软骨、髌腱、半月板 |
| 深蹲 | 髌股关节(>90° 时力量最大)、PCL(深蹲时收紧)、半月板后角 |
| 上下楼梯 | 髌股关节、股四头肌腱 |
| 跳跃/落地 | 胫股关节(高达 9 倍体重)、髌腱、ACL |
| 急停变向 | ACL、半月板 |
四、为什么膝关节如此脆弱
膝关节的复杂性本身就是脆弱性的根源12:
- 三个关节面在一个关节囊内:内侧胫股、外侧胫股、髌股。
- 矛盾的需求:必须同时提供承重稳定性和大范围活动度(~150° 屈曲加旋转)。
- 骨性匹配度低:不像髋关节那样是深球窝关节,膝关节的胫骨平台相对平坦,几乎完全依赖软组织(韧带、半月板、肌肉)来维持稳定性。
常见损伤统计:
- ACL 撕裂:美国年发生率 68.6/100,000 人年;14–18 岁女性发病率高达 227.6/100,0002
- 半月板撕裂:一般人群发生率 61/100,000;47–86% 的 ACL 损伤同时伴有半月板撕裂13
- 髌股疼痛综合征(跑步膝):年患病率约 22.7%;女性跑者中达 19–30%14
- 膝骨关节炎:全球 40 岁以上人群患病率 22.9%;50% 的 ACL 或半月板损伤者在 10–20 年内发展为骨关节炎115
五、日常膝关节养护
5.1 关键强化练习
股四头肌(最重要的膝关节保护肌群):
- 直腿抬高:仰卧,收紧大腿前侧肌肉,伸直腿抬起约 30 cm,保持 3 秒。每侧 2 组 × 15 次。
- 股四头肌等长收缩:仰卧,膝下垫卷毛巾,用力将膝盖压向毛巾。2 组 × 15 次。
- 靠墙半蹲:背靠墙壁,脚离墙 15–30 cm,下滑至 45° 角。
- 台面辅助迷你深蹲:双手扶台面,双脚与肩同宽,缓慢下蹲,保持 2 秒。3 组 × 5 次。膝盖不超过脚尖,不向内扣。
臀部和髋部(对膝关节力线至关重要):
- 桥式:仰卧屈膝,收紧臀部抬起骨盆,保持 5 秒。2 组 × 15 次。
- 侧卧抬腿:侧卧抬起上方腿至髋高,保持 2–3 秒。每侧 2 组 × 15 次。
平衡和本体感觉:
- 单腿站立:目标保持 15 秒,每侧 2–3 次。
- 串联步平衡:脚跟对脚尖站立,保持 30 秒。
从自重开始。随着能力提升,从 2.5 公斤脚踝负重逐步增加到 5 公斤。
5.2 体重管理
体重对膝关节的影响是倍增的18:
- 平地行走时膝关节承受 1.5 倍体重。
- BMI 30–35 的人患膝关节炎的风险是正常体重者的 4–5 倍。
- 脂肪细胞产生促炎蛋白(脂肪因子),主动破坏软骨——这不仅是力学问题。
- 减重 1 斤,膝盖减压 2 公斤。 减重 10% 可将关节炎疼痛降低一半。
5.3 推荐的运动方式
一项涵盖 217 项试验、15,684 名参与者的网络荟萃分析发现19:
| 排名 | 运动 | 最佳效果 |
|---|---|---|
| 1 | 水中运动 / 游泳 | 疼痛缓解(SUCRA 77.2%) |
| 2 | 瑜伽 | 僵硬度(90.6%)、功能(77.4%)、生活质量(79.1%) |
| 3 | 固定自行车 | WOMAC 疼痛(80.8%)、步行距离(76.1%) |
| 4 | 阻力训练 | 综合症状(84.5%) |
| 5 | 太极 | 关节炎症状显著改善 |
没有任何运动干预比对照组产生更多不良事件。运动疗法是安全的。
关键发现:适度跑步不会增加骨关节炎风险,甚至可能具有保护作用。运动中的软骨变化是微小且短暂的20。有膝骨关节炎风险的成年人可以定期运动而不会加速关节退化。
5.4 营养补充
| 补充剂 | 证据水平 | 关键发现 | 来源 |
|---|---|---|---|
| 氨糖 & 软骨素 | 弱/阴性 | 2022 年 ~4,000 人分析:“无令人信服的证据” | Harvard Health |
| Omega-3 脂肪酸 | 中等(类风湿) | 抗炎特性,对关节僵硬有帮助 | Harvard Health |
| 维生素 D | 中等 | 维生素 D 不足者骨关节炎进展速度快 3 倍 | Harvard Health |
| 胶原蛋白 | 初步/有限 | “可能有效"缓解疼痛和改善功能 | Cleveland Clinic |
抗炎饮食始终被推荐:鱼类(三文鱼、金枪鱼、沙丁鱼)、水果、蔬菜、坚果和橄榄油21。
5.5 鞋子和姿势
- 合脚的步行鞋至关重要——足弓支撑和缓冲能更均匀地分散力量。
- 避免长时间穿高跟鞋,它会将重心前移,增加膝关节压力22。
六、膝关节受伤后的建议
6.1 PEACE & LOVE 协议(当前最佳实践)
2020 年,Dubois 和 Esculier 在 British Journal of Sports Medicine 上提出了取代传统 RICE(休息、冰敷、加压、抬高)的新方案23:
PEACE(急性期,最初几天):
- Protection(保护):前 1–3 天避免加重疼痛的活动
- Elevation(抬高):将患肢抬高至心脏以上
- Avoid anti-inflammatories(避免抗炎药):抗炎药和冰敷可能阻碍长期组织修复
- Compression(加压):使用弹性绷带减轻肿胀
- Education(教育):身体有自愈能力——避免不必要的被动治疗和过度医疗干预
LOVE(后续管理):
- Load(负载):在疼痛指导下逐渐恢复活动。适当的力学刺激促进修复
- Optimism(乐观):积极的心理预期与更好的康复结果相关
- Vascularisation(促进血液循环):无痛的有氧运动增加受伤组织的血流
- Exercise(运动):主动恢复活动度、力量和本体感觉。运动可降低再次受伤的发生率
6.2 何时就医(危险信号)
- 疼痛持续超过几天
- 疼痛严重到影响日常生活
- 膝关节活动受限
需要急诊的情况:
- 严重创伤(车祸、严重摔倒)
- 无法活动膝关节或腿部
- 疑似骨折
- 剧烈疼痛
- 肿胀持续加重
- 听到或感到膝盖**“啪"的一声**
6.3 常见损伤的恢复时间
| 损伤 | 恢复时间 | 备注 |
|---|---|---|
| 轻度扭伤(I 级) | 2–4 周 | 休息和康复训练 |
| 中度扭伤(II 级) | 4–8 周 | 可能需要支具 |
| ACL 撕裂(手术重建) | 6–12 个月 | 最少 9 个月;回归运动 10–12 个月 |
| 半月板撕裂(手术) | 3–6 个月 | 取决于修复还是部分切除 |
| 髌股疼痛综合征 | 4–6 周至数月 | 对股四头肌/髋部强化训练反应良好 |
6.4 康复原则
渐进性加载17:
- 温和的关节活动度练习
- 等长收缩(肌肉收缩但关节不动)
- 等张运动(有阻力的运动)
- 逐步增加阻力
本体感觉训练:
- 单腿站立
- 不稳定面平衡训练
- 串联步行走
6.5 注射治疗
| 治疗 | 证据 |
|---|---|
| PRP(富血小板血浆) | 2025 年 Arthroscopy 荟萃分析:对膝骨关节炎比透明质酸更有效26 |
| 透明质酸(HA) | 证据基础最大,提供关节润滑,但 Harvard Health 将其效果评为"不确定且可能有限” |
注意: 2024 年的批判性综述发现,目前所有相关文献的方法学质量为"极低”,解读需谨慎。
6.6 心理层面
运动恐惧症(kinesiophobia,对再次受伤的恐惧)是康复的主要障碍27:
- 恐惧水平较高的患者在回归运动后 2 年内遭受第二次 ACL 撕裂的概率高 13 倍
- 受伤者的抑郁率在 15–67% 之间
- PEACE & LOVE 协议将**乐观(Optimism)**明确列为治疗要素——积极的心理预期与更好的康复结果显著相关
参考来源
医疗机构指南:
- Cleveland Clinic: Knee Joint
- Cleveland Clinic: Knee Ligaments
- Cleveland Clinic: 20 Best Knee Arthritis Exercises
- Mayo Clinic: Exercise and Arthritis
- Mayo Clinic: Knee Pain — When to See a Doctor
- Harvard Health: Why Weight Matters for Joint Pain
- Harvard Health: Joint Support Supplements
- AAOS OrthoInfo: Common Knee Injuries
- AAOS: Knee Conditioning Program
同行评审论文:
教科书/数据库:
-
Cui A, et al. “Global, regional and national burden of knee osteoarthritis.” eClinicalMedicine. 2020. PMC ↩︎ ↩︎
-
Sanders TL, et al. “Incidence of Anterior Cruciate Ligament Tears and Reconstruction: A 21-Year Population-Based Study.” Am J Sports Med. 2016. PubMed ↩︎ ↩︎
-
StatPearls. “Anatomy, Bony Pelvis and Lower Limb: Knee Joint.” NCBI ↩︎ ↩︎
-
Zhang L, Liu G, Han B, et al. “Knee Joint Biomechanics in Physiological Conditions and How Pathologies Can Affect It.” Applied Sciences. 2020. PMC ↩︎ ↩︎ ↩︎
-
D’Lima DD, Fregly BJ, Patil S, et al. “Knee joint forces: prediction, measurement, and significance.” Proc Inst Mech Eng H. 2012. PMC ↩︎
-
Song K, Scattone Silva R, Hullfish TJ, et al. “Patellofemoral Joint Loading Progression Across 35 Weightbearing Rehabilitation Exercises.” Am J Sports Med. 2023; 51(8):2110-2119. PMC ↩︎
-
Cleather DJ, Goodwin JE, Bull AMJ. “Hip and knee joint loading during vertical jumping and push jerking.” Clinical Biomechanics. 2013; 28(1):98-103. PMC ↩︎
-
Vaienti E, Scita G, Ceccarelli F, Pogliacomi F. “Understanding the human knee and its relationship to total knee replacement.” Acta Biomed. 2017. PMC ↩︎
-
Bhan K. “Meniscus Tear: Pathology, Incidence, and Management.” Cureus. 2022. PMC ↩︎
-
Smith BE, et al. “Incidence and prevalence of patellofemoral pain: A systematic review and meta-analysis.” PLoS ONE. 2018. PMC ↩︎
-
Lohmander LS, et al. “The long-term consequence of anterior cruciate ligament and meniscus injuries.” Am J Sports Med. 2007. ↩︎
-
Cleveland Clinic. “20 Best Knee Arthritis Exercises.” Link ↩︎
-
Harvard Health. “Why weight matters when it comes to joint pain.” Link ↩︎
-
Network meta-analysis of exercise therapy for knee OA. BMC Musculoskelet Disord. 2023. PMC ↩︎
-
“Impact of running on lower limb cartilage: A systematic review and meta-analysis.” Osteoarthritis and Cartilage. 2022. PubMed ↩︎
-
Harvard Health. “Joint support supplements for arthritis.” Link ↩︎
-
Dubois B, Esculier JF. “Soft-tissue injuries simply need PEACE and LOVE.” Br J Sports Med. 2020; 54(2):72-73. PubMed ↩︎
-
PRP vs Hyaluronic Acid meta-analysis. Arthroscopy. 2025. Link ↩︎
